- 2025年6月8日
- 2026年1月14日
甲状腺機能低下症と亢進症の違い – 見逃せない初期症状と効果的な対処法

甲状腺の病気は「静かな病気」とも呼ばれ、初期症状が日常の疲れや体調不良と間違われやすいため、発見が遅れることがあります。この記事では、甲状腺機能低下症と亢進症の違いを明確にし、見落としやすい初期症状と効果的な対処法についてご紹介します。

この記事を書いた、院長の高見 友也です。
『不安を安心に』変えることのできるクリニックを目指して、幅広い診療を行っています。ここでは、いくつかの専門医をもつ立場から、病気のことや治療のことをわかりやすく説明しています。
プロフィールはこちらから
🎥 この記事の内容を動画でご覧いただけます
お忙しい方や、まずはざっくり知りたい方のために、この記事のポイントを動画にまとめました。ぜひご覧ください。
ラジオ風の音声形式なので、家事や移動中など「ながら聞き」にもぴったりです。
目次
【甲状腺とそのホルモンの働き】
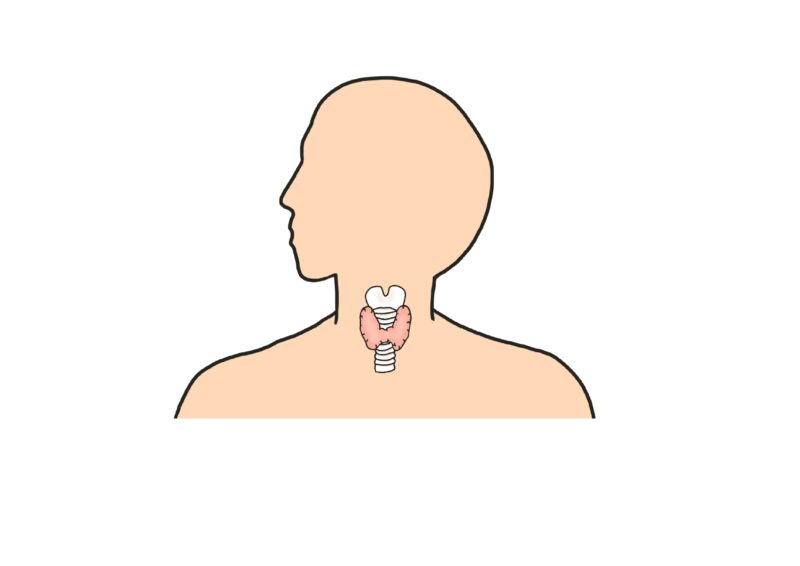
甲状腺は首の前部にある蝶形の小さな臓器で、私たちの体の代謝を調節する重要なホルモンを分泌しています。甲状腺から分泌される主なホルモンには、T3(トリヨードサイロニン)とT4(サイロキシン)があります。
これらのホルモンは体の様々な機能に影響を与えています:
- 体温の調節
- 心拍数のコントロール
- 代謝速度の調整
- 脳の発達と機能
- 骨の健康維持
- 筋肉の調整
- 消化機能の管理
甲状腺ホルモンの分泌量が多すぎたり少なすぎたりすると、体全体にさまざまな症状が現れます。それが「甲状腺機能亢進症」と「甲状腺機能低下症」です。
【甲状腺機能低下症と亢進症の決定的な違い】

≪甲状腺機能低下症≫
甲状腺機能低下症は、甲状腺ホルモンの分泌量が少なくなる状態です。体の代謝が全体的に遅くなり、「エネルギー不足の状態」になります。
主な原因は:
- 橋本病(自己免疫疾患)
- 甲状腺の手術後
- 放射性ヨード治療後
- 先天的な甲状腺機能不全
- ヨード欠乏(日本では稀)
≪甲状腺機能亢進症≫
甲状腺機能亢進症は、甲状腺ホルモンが過剰に分泌される状態です。体の代謝が異常に活発になり、「エンジンが吹かしっぱなし」のような状態になります。
主な原因は:
- バセドウ病(自己免疫疾患)
- 甲状腺結節(こぶ)からのホルモン過剰分泌
- 一過性甲状腺炎
- 薬剤性(ヨード含有薬剤など)
≪症状の対比表≫
以下の表で両者の症状の違いを明確に比較してみましょう:
| 症状の分類 | 甲状腺機能低下症 | 甲状腺機能亢進症 |
|---|---|---|
| 体温調節 | 寒がり、低体温 | 暑がり、微熱、多汗 |
| 体重変化 | 増加(代謝低下) | 減少(食欲増加しても痩せる) |
| 心拍数 | 徐脈(遅くなる) | 頻脈(速くなる)、動悸 |
| 消化器症状 | 便秘 | 下痢、頻回の排便 |
| 精神状態 | 無気力、抑うつ | 興奮、不安、イライラ |
| 疲労感 | だるさ、倦怠感 | 疲れやすさ(筋力低下) |
| 皮膚 | 乾燥、冷たい | 温かい、湿った感じ |
| 毛髪・爪 | もろい、抜け毛 | 細く柔らかい髪 |
| 睡眠 | 過眠(よく眠る) | 不眠 |
| 特徴的症状 | 顔や手足のむくみ | 眼球突出(バセドウ眼症) |
【見逃せない初期症状と受診のタイミング】

甲状腺機能異常の初期症状は、日常生活の中で見逃されがちです。以下のような症状が続く場合は、甲状腺機能の検査を検討しましょう。
甲状腺機能低下症の初期サイン
- 原因不明の疲労感:十分に睡眠をとっても疲れが取れない
- 寒さに弱くなる:特に手足が冷えやすい
- わずかな体重増加:食事量が変わっていないのに体重が増える
- 皮膚の乾燥:保湿しても改善しにくい
- 記憶力の低下:集中力が続かない、物忘れが増える
- 便秘:以前より便通が悪くなる
- 声の変化:かすれ声になる、声が低くなる
甲状腺機能亢進症の初期サイン
- 動悸:安静にしていても心臓がドキドキする
- 多汗:特に夜間や軽い活動でも汗をかく
- 体重減少:食欲があるか増加しているのに体重が減る
- 手の震え:細かい作業がしづらい
- イライラ感:些細なことに神経質になる
- 暑さに弱い:周囲の人より暑がる
- 頻繁な排便:下痢ではないが排便回数が増える
受診のタイミング
以下のような場合は、内科または内分泌内科の受診をおすすめします:
- 上記の症状が複数あり、2週間以上続いている
- 症状が徐々に悪化している
- 家族に甲状腺疾患の方がいる
- 他の自己免疫疾患(リウマチ、1型糖尿病など)がある
- 45歳以上の女性(特に閉経前後)
- 妊娠を希望している、または妊娠中・産後
【診断と検査 – 何がわかる?】

甲状腺機能異常の診断には、主に以下の検査が行われます。
≪血液検査≫
- TSH(甲状腺刺激ホルモン):脳下垂体から分泌されるホルモンで、甲状腺機能のバロメーターとなります
- 遊離T4(FT4)と遊離T3(FT3):実際に甲状腺から分泌されるホルモン量を測定します
- 抗体検査:
- 抗TPO抗体・抗サイログロブリン抗体(橋本病の診断)
- TSH受容体抗体(バセドウ病の診断)
≪甲状腺機能低下症の検査結果特徴≫
- TSH:高値
- FT4、FT3:低値または正常下限
- 抗TPO抗体、抗サイログロブリン抗体:陽性(橋本病の場合)
≪甲状腺機能亢進症の検査結果特徴≫
- TSH:低値または検出限界以下
- FT4、FT3:高値
- TSH受容体抗体:陽性(バセドウ病の場合)
≪画像診断≫
- 超音波検査(エコー):甲状腺の大きさ、形状、内部の状態を観察します
- シンチグラフィ:甲状腺の機能的な活動状態を視覚化します(主にバセドウ病や結節の評価)
【効果的な治療法と日常生活での対処法】
≪甲状腺機能低下症の治療≫
- ホルモン補充療法
- レボチロキシン(合成T4)を毎日服用
- 少量から開始し、症状と血液検査結果を見ながら徐々に増量
- 一生涯の服用が必要なケースが多い
- 服薬の注意点
- 朝起きた時、空腹時に服用(食事の30分前)
- カルシウム剤、鉄剤、胃薬との併用は間隔をあける(4時間以上)
- 用量は医師の指示に従い、自己判断で中止しない
≪甲状腺機能亢進症の治療≫
- 抗甲状腺薬
- メチマゾールやプロピルチオウラシルを服用
- ホルモン合成を抑制する効果
- 通常1〜2年の服用で約半数が寛解
- 放射性ヨード療法
- 放射性ヨードを内服し、甲状腺組織を選択的に破壊
- 外来で行える比較的安全な治療法
- 妊娠中・授乳中は禁忌、治療後も一定期間の避妊が必要
- 手術療法
- 甲状腺の一部または全部を切除
- 効果は確実だが、全身麻酔が必要
- 術後に甲状腺機能低下症になることがある
≪日常生活での対処法≫
甲状腺機能低下症の方へ
- 体温管理
- 重ね着をする、暖かい飲み物を摂る
- 入浴で体を温める習慣をつける
- 食事の工夫
- 食物繊維を多く含む食品(便秘対策)
- 適度なヨード摂取(海藻類)
- 鉄分、セレン、亜鉛、ビタミンDを含む食品
- 運動習慣
- ウォーキングなどの有酸素運動を定期的に
- 筋力トレーニング(軽いもの)で代謝アップ
- 服薬管理
- 朝の習慣として同じ時間に服用
- お薬手帳で他の薬との相互作用を確認
甲状腺機能亢進症の方へ
- ストレス管理
- リラクゼーション法を習得(深呼吸、瞑想など)
- 十分な休息を取る
- 食事の注意点
- 医師の指示に従い、過剰なヨード摂取を避ける
- カロリー摂取量を適切に保つ(体重減少対策)
- カフェインの摂取を控える
- 眼症状のケア(バセドウ眼症の場合)
- 人工涙液の使用
- 就寝時に頭部を少し高くする
- サングラスの着用(紫外線・風から保護)
- 運動の調整
- 心拍数上昇を避ける低〜中強度の運動を選ぶ
- 過度な運動は避ける
まとめ
甲状腺機能低下症と亢進症は、それぞれ対照的な症状を示しますが、いずれも早期発見と適切な治療が大切です。初期症状は日常的な不調と見分けがつきにくいため、自分の体の変化に敏感になり、少しでも気になる症状が続く場合は医療機関を受診しましょう。
現代の医療では、適切な治療を受ければ多くの方が症状をコントロールし、通常の生活を送ることができます。自己判断で治療を中断せず、定期的に検査を受けながら、医師と連携して長期的な健康管理を行いましょう。
甲状腺疾患は「一生付き合っていく病気」と考えられがちですが、正しい知識と対処法で、その影響を最小限に抑えることができます。この記事が皆さんの健康維持の一助となれば幸いです。

気になった方やご心配な方、
お気軽にご相談ください。
ご予約は、こちらから。
